足関節捻挫
足関節捻挫とは
捻挫とは、関節を支持する靭帯を損傷することです。
バレーボールやバスケットボールで、ジャンプの着地で人の足の上にのってしまったり、サッカーやラグビーでグラウンドのくぼみや芝生に足を取れられて足首を捻ってしまうことがあります。
足首の捻挫は、スポーツで起こる最も多い『ケガ』のひとつです。足関節捻挫は軽いけがと思わること多く、初期治療が適切に行われずに後遺症が残ることも多くみられます。
また捻挫ではなく、骨折だったということもありますので、早期に受診していただくことをお勧めします。

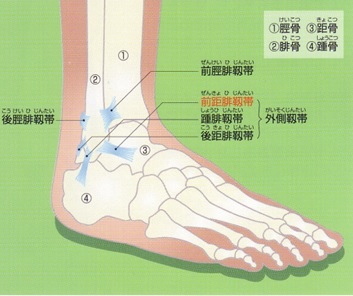
足関節捻挫の症状
多くが足首を内側に捻って起こります。そのため外側の靭帯を痛めること多く外くるぶしの下の痛み・腫れがみられます。
足関節捻挫の診断
・問診
・診察
圧痛・関節不安定性の有無
・画像所見
レントゲンにて骨折有無のチェック
エコー(超音波)
などから診断します。
程度から、3つに分類します。
・1度 : 靭帯を伸ばした状態
・2度 : 靭帯の部分断裂
・3度 : 靭帯の完全断裂
足関節捻挫の治療
まずは、RICE処置が重要です。
・Rest:安静
・Ice :冷却
・Compression:圧迫
・Elevation:挙上

2度で症状が強い・3度では、2~3週の固定を行うことがあります。
3度では、手術が必要なこともあります。
スポーツ復帰にむけては、
タオルギャザー:足のゆびでタオルをつかんで、引き寄せる
チューブトレーニング:ゴムチューブを足にかけ、横に引っ張る
などで補強を行います。
次にステップトレーニングなど段階的に行います。


アキレス腱炎
アキレス腱炎とは
スポーツなどの繰り返しの負荷によってアキレス腱と腱周囲に炎症が起こります。
・加齢によるアキレス腱の変性
・合わない靴の使用
(靴底のすり減りなど)
・偏平足
などの関与も指摘されております。
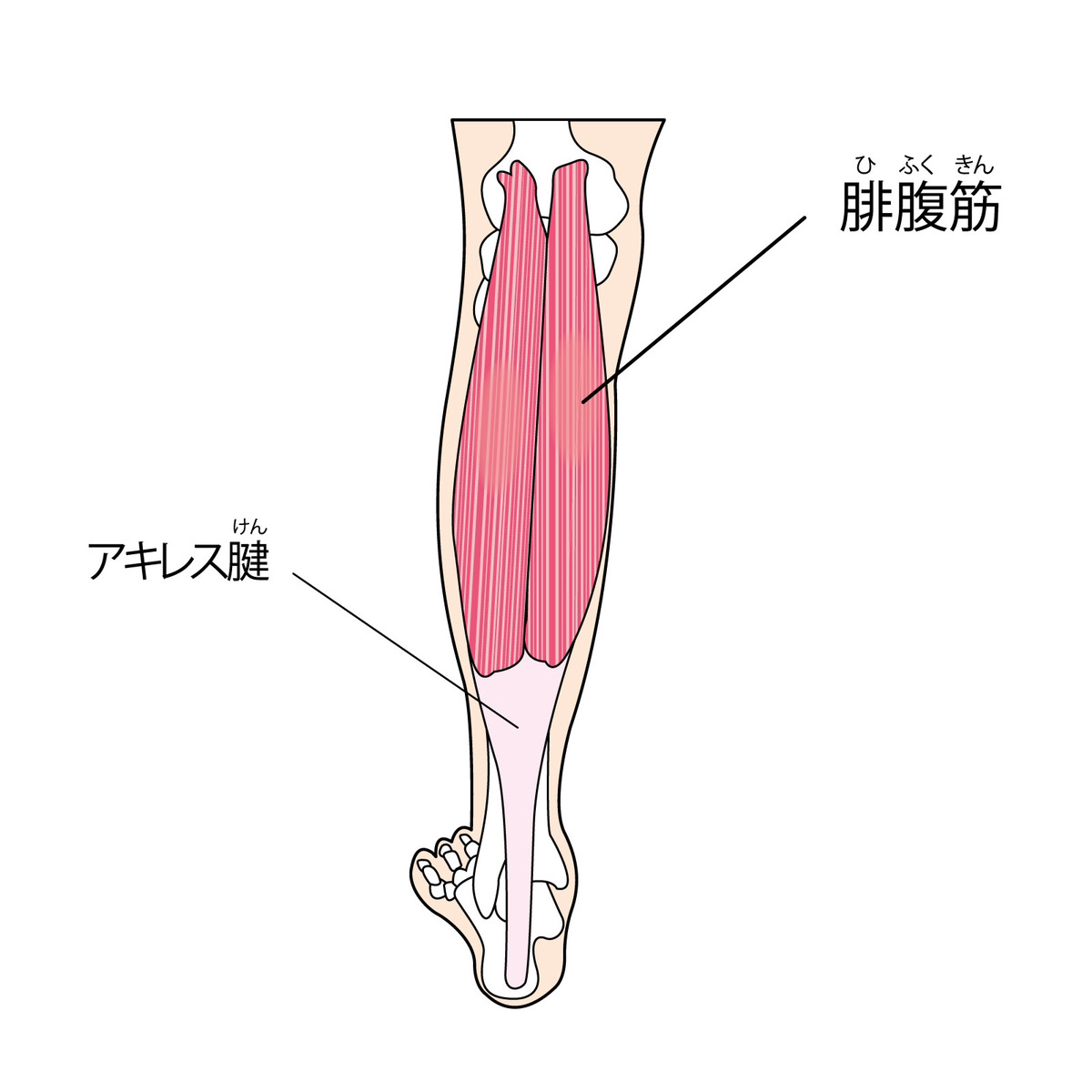
アキレス腱炎の症状
・アキレス腱の痛み・腫れ・圧痛
・起床時・動き始めの痛み
・ストレッチ痛
足首を上に曲げると痛みが誘発
アキレス腱炎の診断
問診・診察所見より診断します。
必要時に応じ、超音波検査(エコー)を追加します。
アキレス腱炎の治療
・局所の安静・アイシング
・投薬:内服・湿布
・対外衝撃波(ショックマスター)
・リハビリ
足底腱膜炎
足底腱膜炎とは
足底腱膜とかかとの骨が付着する位置(付着部)には、強い牽引力とともに、着地時の荷重による衝撃の両方が加わることで過大な負荷が集中します。
そのため長時間の立ち仕事や歩行、体重増加、靴の不適合、スポーツによる使いすぎが主な原因と考えられます。
繰り返し負荷がかかることにより、足底腱膜とかかとの骨との付着部に小さな傷(微小外傷)や変性が起きることで痛みが生じます。

足底腱膜炎の症状
歩行・荷重時の足の裏の痛み
起床時や歩き始めが痛いのが特徴的ですが、運動量が増えてくる夕方に痛みが再度悪化することもあります。
足底腱膜炎の診断
問診・診察所見(痛みの性状・圧痛など)から診断します。
レントゲンで、骨棘(骨のとげ)がみられることがあります。
ここに文章を入力してください
足底腱膜炎の治療
外反母趾
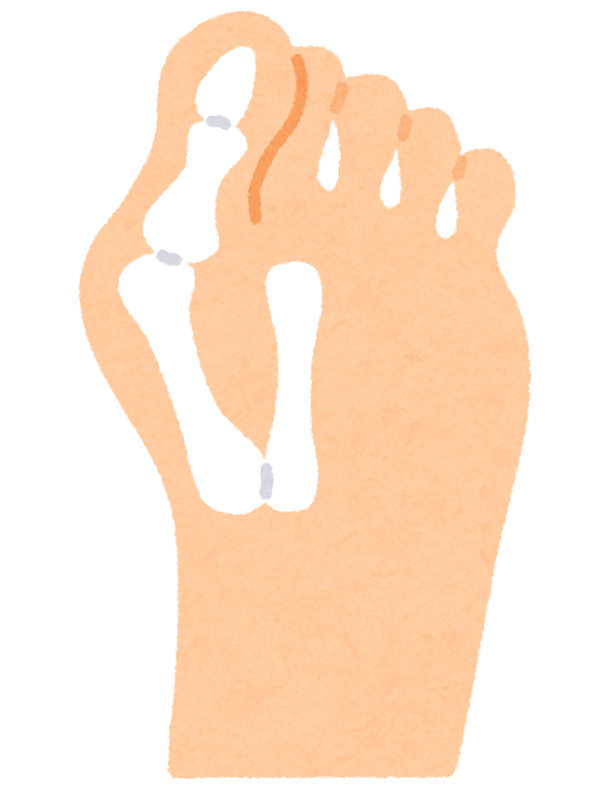
外反母趾とは
足の親ゆび(母趾)が外側に曲がった変形(外反)を
示す病態を外反母趾と呼びます。
原因としては、
・ 生まれつきのの足の形
扁平足など
・ 履物
先の細い靴・ハイヒールなど
・ 加齢
が原因にると言われています。
男性よりも、女性に多く見られます。
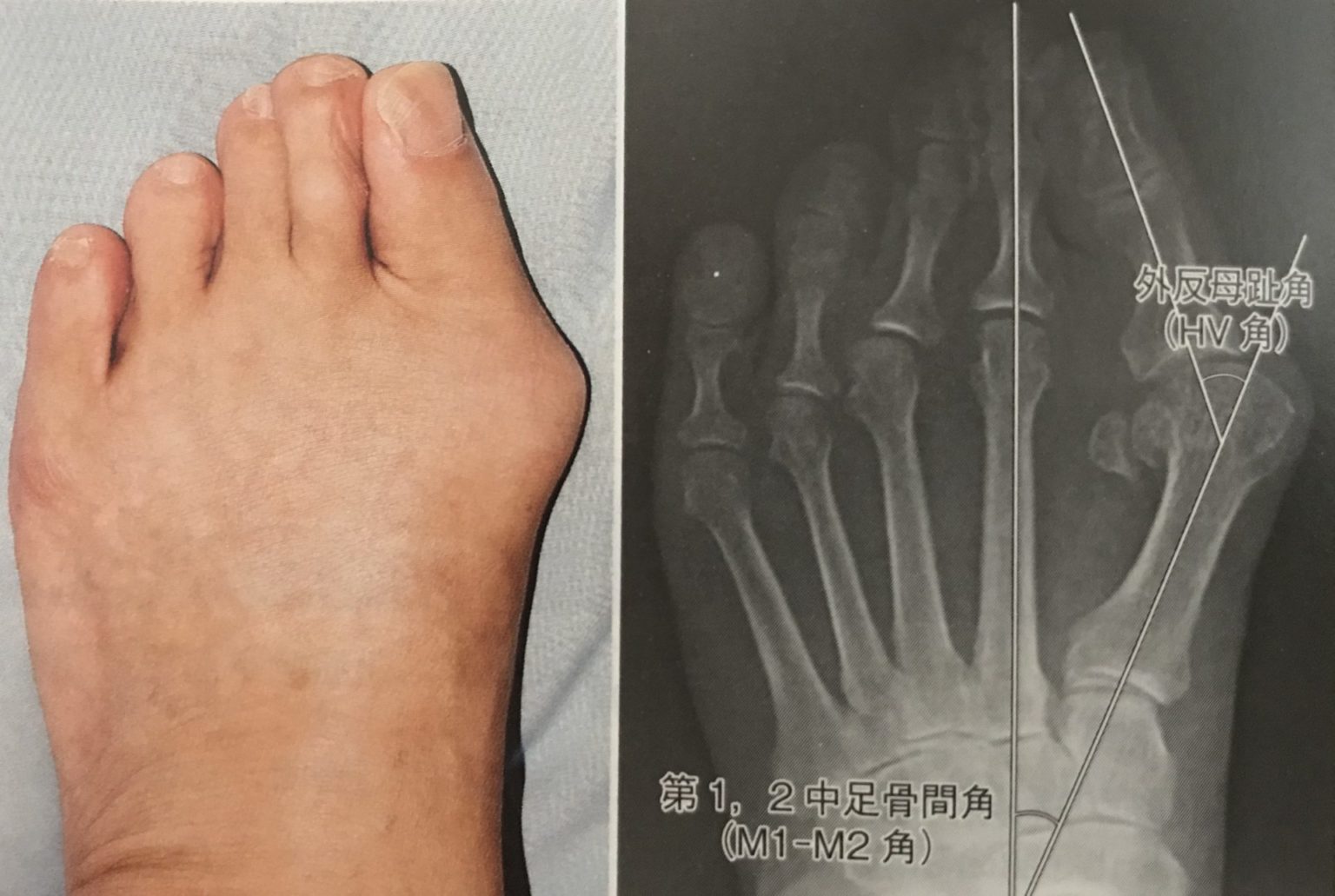
外反母趾の診断
主にレントゲンで評価します。
外反母趾の治療
保存療法
・ 先の細い靴・ハイヒールなどの靴を避ける
・ 装具療法
アーチサポート(靴の中敷き)・外反母趾装具
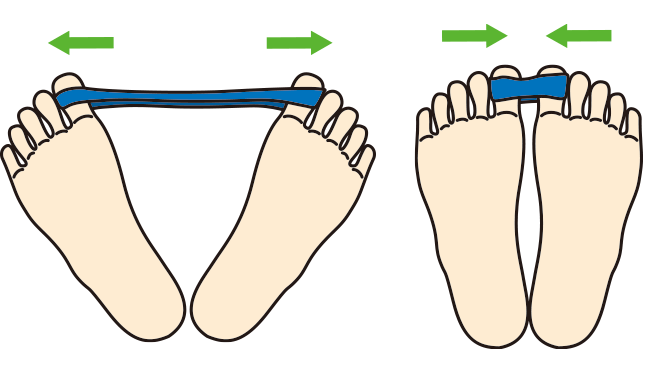
・ 運動療法
足のゆび体操:グー・チョキ・パー
タオルギャザー:足のゆびでタオルをつかむ
Hohmann体操(右図)
保存療法で改善しない・悪化する場合は手術を行います。
主な手術法:中足骨骨切り術
モートン病
モートン病とは
足趾にいく神経が中足骨間を連結する靭帯(深横中足靭帯)で圧迫され、生じる神経障害です。
槌趾変形がある場合や中腰でのの作業、ハイヒールの常用などで趾の付け根の関節(MP関節:中足趾節関節)でつま先立ちをすることによって、起きやすくなります。
中年以降の女性に多く発症します。
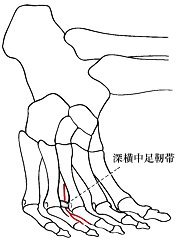
※日本整形外科学会より抜粋
モートン病の症状
隣り合う足趾間(例えば3‐4・2‐3・4‐5趾の向かい合う側)のしびれ、疼痛が出現します。痛み強く、下腿までいたみを感じることもあります。
モートン病の診断
足趾間に感覚障害があり、同部のティネルサイン(神経傷害部をたたくと、その支配領域に疼痛が放散する)があれば診断は確定できます。
また、足趾を背屈するか、つま先立ちさせる痛みが強くなります。
確定診断には、X線(レントゲン)検査、超音波検査、MRI検査などを必要に応じて行います。
モートン病の治療
まず保存療法を行います。
・局所の安静・ハイヒールなどの禁止
・内服や湿布など投薬
・ブロック注射
・インソールなどの装具療法
改善ない場合は、手術療法を行うこともあります
シンスプリント
シンスプリントとは
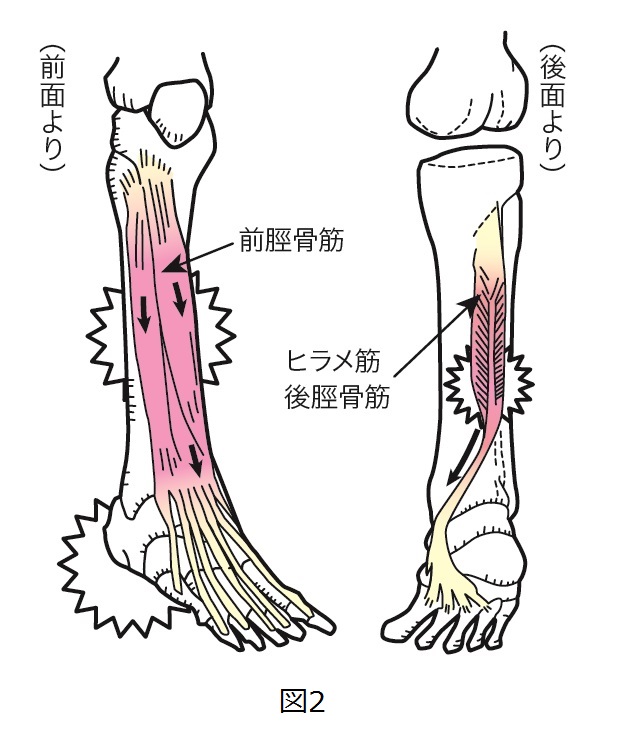
脛骨中央から遠位1/3の内側後方を中心に広範囲で痛みが起こる過労性障害で、脛骨過労性(疲労性)骨膜炎とも呼ばれています。
ヒラメ筋・後脛骨筋・長指屈筋など足関節を底屈する筋肉の繰り返す牽引による脛骨の骨膜の炎症です。
陸上競技の中〜長距離選手やサッカー・バスケットボールなど走ることの多い競技で、中学〜高校生の選手に多く見られます。
シンスプリントの原因
1.ランニング量の急激な増加
2.扁平足など障害の発生しやすい足の形
3.柔軟性の低下や、筋力不足
4.疲労などによる衝撃緩衝能の低下
5.固いグラウンドや路面での練習
6.不適切なシューズ:ソールのすり減りや、クッション性の悪いシューズ
シンスプリントの治療
痛みが強い時期は運動量を減らすなどのコントロールが重要です。
・運動後のアイシング
・湿布など外用薬の使用
・足底や足関節周囲の筋力強化やストレッチ
・足底板の使用
・適切なシューズの使用
また当院では、ショックマスターでの治療も行っております。

骨端症
骨端症とは?
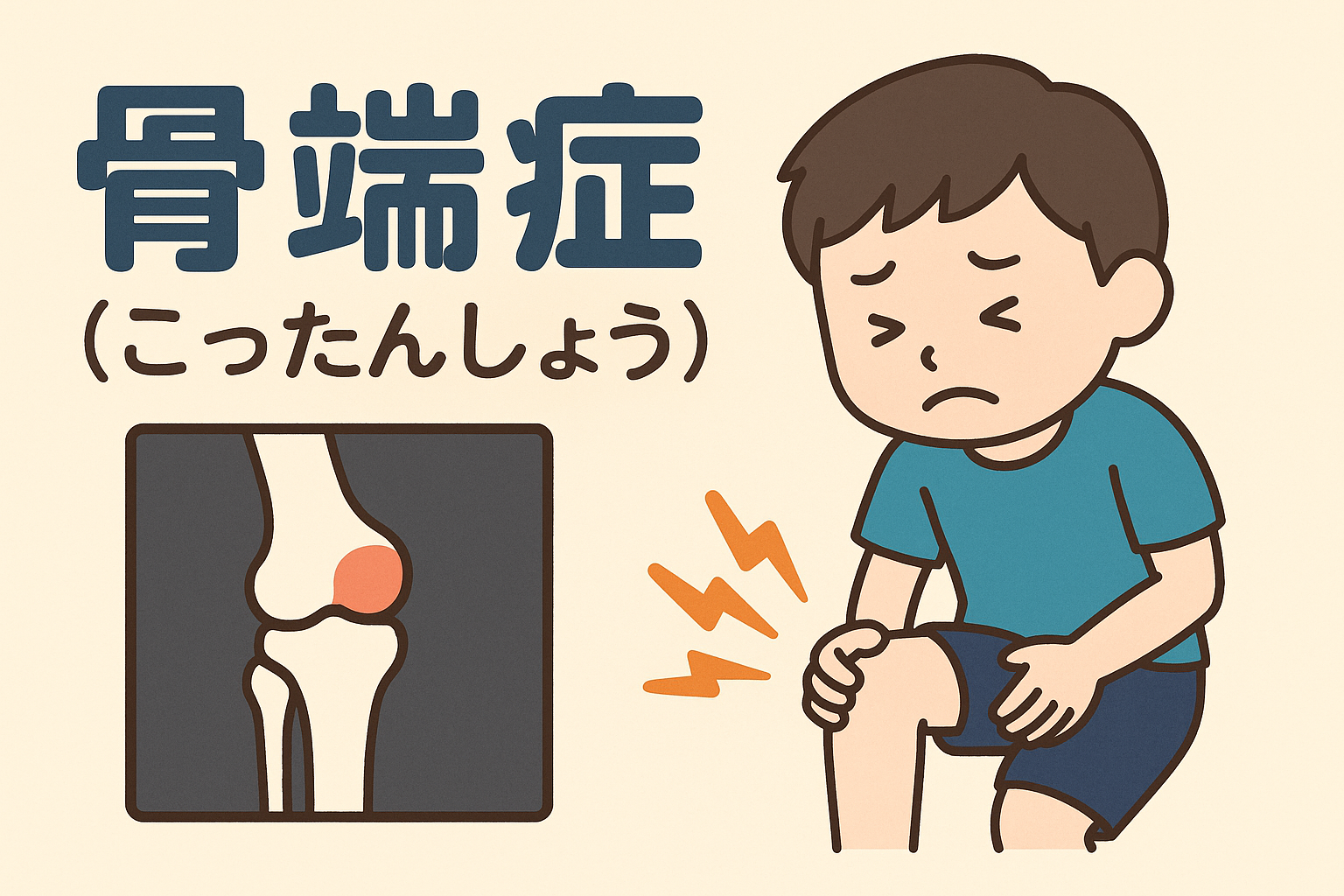
骨端症とは、成長期の骨の端(骨端)に一時的に血流障害が起こり骨が弱くなったり潰れたりする病気です。
成長期の子供、特にスポーツを頑張っている小中学生に多くみられます。
多くの場合は、時間の経過とともに自然と治りますが、痛みが強い場合は安静や運動性がが必要になる場合があります。
よくみられる部位と病名
| 部位 | 病名 | 主な症状 |
|---|---|---|
| 膝(脛骨粗面) | オスグッド・シュラッター病 | 膝の下が痛い・骨が出っ張る |
| かかと | セーバー病 | 踵をつくと痛い |
| 足の甲(舟状骨) | コーラー病 | 足の甲が腫れて痛い |
| 股関節 | ペルテス病 | 歩行時痛・股関節の動きが悪い |
骨端症の原因
・成長期の骨はまだ柔らかく、繰り返しの運動やジャンプで負担がかかります。
・血流障害により骨端部が一時的に壊死する。
・成長や回復により自然修復しますが、過度な運動継続により変形や痛みが長引くこともあります。
骨端症の症状
・スポーツや歩行時の局所的な痛み
・圧痛:押すと痛い
・腫れや熱感があることもあります
・休むと痛みが軽くなる
骨端症の診断
・問診と視診・触診で痛みの部位を確認します。
・レントゲン検査で骨の変化を確認します。
・エコー(超音波)検査で骨と周囲組織を確認します。
・稀ではありますが、MRIなどを行うこともあります。
骨端症の治療
・安静・運動制限:"運動しすぎ"が原因になっている可能性があります。初期であれば、運動量をセーブすることで休まず続けながら治療を行うことも可能です。
・ストレッチ:その部位につく腱(筋肉)の引っ張られる力(牽引力)が繰り返し行われることによって引き起こされることから、日頃からのストレッチが重要です。
・投薬:痛みが強い場合は飲み薬や湿布を併用します。
・足底板(インソール)やサポーターを使用する場合もあります。
予防・再発予防のポイント
・過度の運動量を避ける:休息も必要です。
・柔軟性を高めるストレッチ
・痛みを感じた場合は、早めの整形外科受診をお勧めします。
※当院ではレントゲンや超音波検査を用いて適切な診断を心がけております。またストレッチ指導や運動量の調節指導も行っております。なるべく休むことなく継続しながらの治癒を目指しております。
骨端症は成長期にみられる"使いすぎ"のサインといえます。無理をして痛みを我慢して続けるより、運動量をセーブしながらケア(治療)を行うことで、早期回復が望めます。痛みを感じたら、早めの受診をお勧めします。



